Искусственная вентиляция легких (ИВЛ) – это медицинская манипуляция для оказания помощи людям с острой или хронической дыхательной недостаточностью. В этой статье мы рассмотрим, как и когда применяется ИВЛ, какие его виды существуют и каким пациентам прежде всего необходима респираторная поддержка.
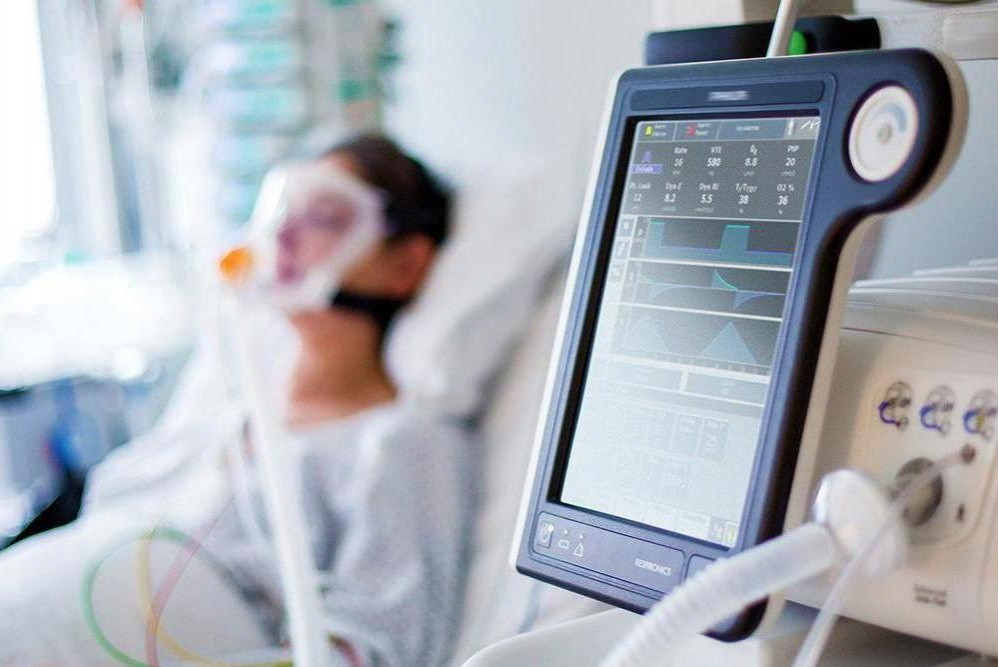
ИВЛ-аппараты используют для оказания помощи пациентам, которые не могут дышать самостоятельно
Когда требуется ИВЛ?
К искусственной вентиляции легких прибегают для оказания помощи в случаях, когда пациент не в состоянии самостоятельно вдыхать необходимый для полноценного функционирования организма объем кислорода, а также выдыхать углекислый газ. Необходимость в ИВЛ возникает при отсутствии естественного дыхания или при его серьезных нарушениях, например, из-за травм, а также во время хирургических манипуляций под наркозом.
Важно понимать, что своевременное подключение пациента к аппарату искусственной вентиляции легких максимально увеличивает его шансы на выживание. Если переставшего дышать человека не подключить к аппарату ИВЛ, его внутренние органы перестают снабжаться кислородом. После останавливается сердце, а значит и кровоснабжение всего организма, и пациент умирает в течение пары минут.

Аппараты для ИВЛ – самый распространенный формат проведения искусственной вентиляции легких
Что такое искусственная вентиляция легких?
В процессе ИВЛ обеспечивается респираторная поддержка путем принудительного нагнетания воздуха или газовой смеси в легкие пациента и их вывода наружу. Процедуру можно проводить несколькими способами:
- без каких-либо приспособлений, обеспечивая пассивный вдох и выдох путем ритмичных нажатий на реберную область и дыхания «рот в рот»;
- с помощью реанимационного мешка (типа мешка Амбу);
- с применением аппарата для НИВЛ или инвазивной ИВЛ – при имеющейся возможности и необходимости.

Современные аппараты ИВЛ обеспечивают полноценную респираторную поддержку пациента
Как работают аппараты ИВЛ?
Современные аппараты ИВЛ – высокотехнологичное, «интеллектуальное» медицинское оборудование. Они обеспечивают респираторную поддержку пациента как по объёму, так и по давлению, что принципиально важно для восстановления нормальной жизнедеятельности организма.
Принцип, по которому функционируют аппараты ИВЛ, называется вентиляцией с положительным давлением. Они закачивают насыщенный кислородом воздух в легкие и откачивают из них жидкость. Аппараты обладают множеством различных режимов вентиляции, которые используются в зависимости от конкретной ситуации и индивидуально подбираются каждому пациенту.
При ИВЛ с контролируемым давлением (Pressure Controlled Ventilation, PCV) аппарат создает в альвеолах и дыхательных путях его оптимальный уровень, что позволяет легким поглощать как можно больше кислорода. Как только давление достигает установленного максимального предела, начинается режим выдоха. Таким образом, оборудование берет на себя весь процесс дыхания пациента.
Одна из наиболее совершенных технологий синхронизации аппарата ИВЛ с пациентом – нейро-контролируемая вентиляция лёгких. При этом сигнал, поступающий из дыхательного центра продолговатого мозга человека по диафрагмальному нерву к диафрагме, фиксируется специальными высокочувствительными датчиками, расположенными в области перехода пищевода в желудок (кардии).
В любом аппарате обязательна возможность дозирования кислорода и контроль углекислого газа в выдыхаемом воздухе.
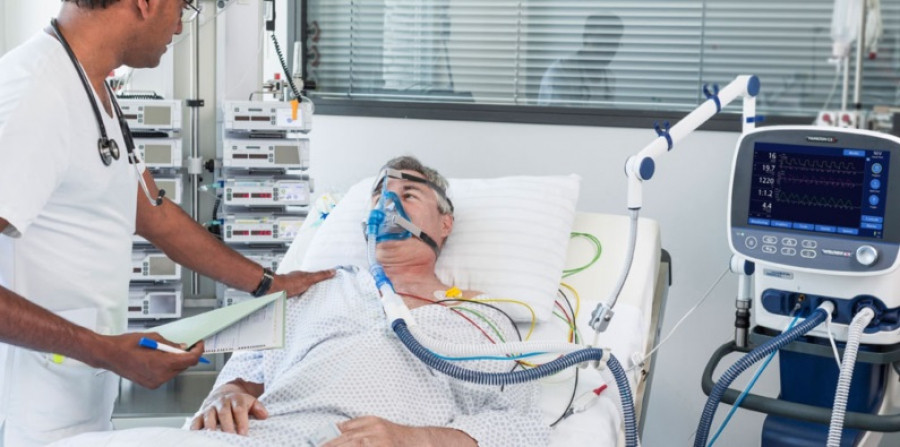
Выделяют как инвазивную, так и неинвазивную методику искусственной вентиляции легких
ИВЛ И НИВЛ – в чем разница?
Существует две возможности доставки воздуха в дыхательные пути пациента:
- инвазивная вентиляция легких (ИВЛ);
- неинвазивная вентиляция легких (НИВЛ).
Для проведения инвазивной вентиляции легких в трахею устанавливается интубационная трубка. Ее можно ввести через нос (назотрахеальная интубация) и/или рот. Если нужна длительная ИВЛ и пациент находится без сознания или в тяжелом состоянии, выполняется трахеостомия – хирургическая операция по рассечению передней стенки трахеи для введения трахеостомической трубки непосредственно в ее просвет.
После завершения вышеописанных манипуляций, подключается аппарат ИВЛ. Достоинством инвазивной ИВЛ считают ее эффективность, ведь воздушная смесь поставляется непосредственно в легкие без потерь.
При бульбарных нарушениях у пациента теряется разобщение пищеварительных и дыхательных путей, и это также берется в расчет при определении показаний к трахеостомии. Через трахеостому у пациента удаляется и мокрота.
Инвазивную респираторную поддержку принято проводить в следующих случаях:
- непереносимость НИВЛ у пациента или же отсутствие эффекта от проводимой терапии;
- повышенное слюнотечение, чрезмерное количество мокроты;
- необходимость срочной интубации при экстренной госпитализации,
- кома пациента, нарушения сознания;
- наличие ожогов лица, травм.
Хотя инвазивная вентиляция обладает высокой эффективностью, она используется лишь случае невозможности помочь пациенту более щадящим способом, т.е. без инвазивного вмешательства. Ведь подключенный к аппарату ИВЛ человек не может ни говорить, ни принимать пищу. Интубация доставляет не только неудобства, но и болезненные ощущения. Поэтому пациента на ИВЛ, как правило, вводят в медикаментозную кому. Процедура проводится только в условиях стационара под наблюдением специалистов, может иметь осложнения и побочные эффекты. В связи с вышесказанным, по возможности, предпочтение отдается неинвазивной вентиляции легких.
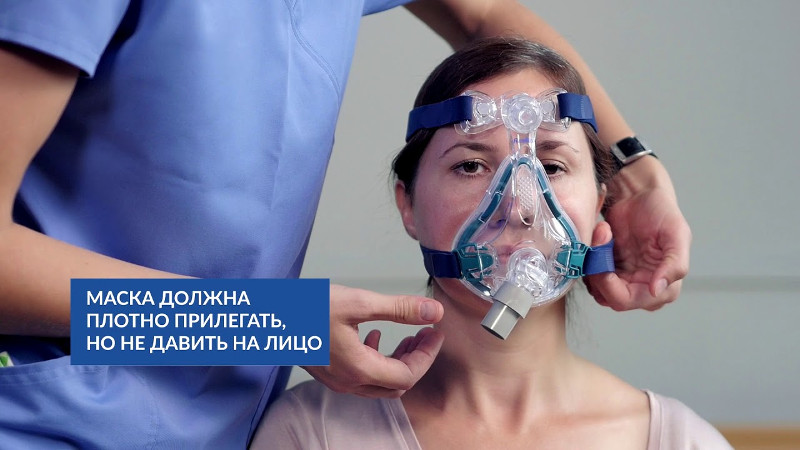
Принцип проведения неинвазивной вентиляции легких
Неинвазивная вентиляция легких (НИВЛ) – что это такое
Данный способ искусственной вентиляции легких показан пациентам без бульбарных нарушений. Он представляет собой вариант респираторной поддержки с помощью аппарата для вентиляции легких без инвазивного доступа. Иначе говоря – через маску, специальные носовые канюли, мундштук.
НИВЛ имеет свои преимущества. Они заключаются в том, что сохраняются все функции естественных дыхательных путей, а также нет необходимости в операционном вмешательстве. Это снижает количество возможных осложнений и побочных эффектов.
Ключ к успешному использованию неинвазивной вентиляции легких – понимание как ее преимуществ, так и ограничений. Необходим и тщательный отбор пациентов (уточнение диагноза, оценка состояния, схема дальнейшего лечения). Показаниями для НИВЛ можно назвать следующие критерии:
- одышка в состоянии покоя;
- частота дыхания (ЧД)>25, участие в респираторном процессе вспомогательной дыхательной мускулатуры;
- гиперкапния (PaC02>45 и его стремительное нарастание);
- уровень Ph<7,35 и его стремительное падение;
- симптоматическое отсутствие положительного эффекта от кислородотерапии, гипоксемия и расстройства газообмена;
- повышение сопротивления дыхательных путей в 1,5-2 раза от нормы.

Методика НИВЛ является наиболее комфортной и безопасной для пациента
НИВЛ, достоинства и недостатки
В ходе осуществления неинвазивной вентиляции пациент должен:
- Находиться в сознании.
- Быть в состоянии выполнять указания врачей.
Также должна присутствовать четкая перспектива стабилизации состояния пациента в течение нескольких часов или суток после начала этого вида респираторной поддержки.
Абсолютные противопоказания для НИВЛ:
- кома;
- остановка сердца;
- остановка дыхания;
- иное состояние, требующее немедленной интубации пациента.
Методика НИВЛ – наиболее простая и комфортная для пациента, ведь этим способом можно помочь больному с острой или хронической дыхательной недостаточностью, не прибегая к эндотрахеальной интубации или к трахеостомии.
Преимущества НИВЛ по сравнению с инвазивной вентиляцией легких:
- более низкая стоимость;
- лучшая переносимость (нет необходимости в седативных средствах);
- удобство использования;
- лучшая доступность за пределами отделения интенсивной терапии (например, на дому);
- возможность прерывать терапию, что позволяет легче отказаться от нее в дальнейшем;
- отсутствие необходимости навыков интубации дыхательных путей.
Недостатки НИВЛ по сравнению с инвазивной вентиляцией легких:
- трудности в коммуникации с пациентами, если они не готовы (или не могут в силу особенностей психики) взаимодействовать с доктором;
- невозможность использования у пациентов с ограниченными физическими возможностями (например, если при рвоте они не смогут снять маску);
- препятствие для эффективного удаления секрета (мокроты), затрудненный доступ для ее отсасывания;
- нельзя проводить пациентам со сниженным уровнем сознания;
- интерфейсом маски-лица непросто управлять – необходимо учитывать анатомические особенности лица пациента, что не всегда возможно;
- утечка кислорода из маски вызывает дискомфорт и снижает эффективность терапии;
- принудительные механические вдохи могут быть невозможны или опасны.

Возможность применения методики НИВЛ в домашних условиях является ее важным достоинством
Разумеется, при назначении НИВЛ ожидается достижение положительного эффекта, и он, скорее всего, не заставит себя ждать. Однако стоит упомянуть и о возможных осложнениях. К ним относятся:
- раздражение кожи в местах плотного прилегания маски (при длительном использовании);
- дискомфорт на выдохе из-за постоянного поступления воздуха;
- сухость слизистой и заложенность носа;
- ночные пробуждения от возможных сигналов прибора.

Существуют разные категории аппаратов для ИВЛ, разделяемые по принципу их работы
Какие существуют аппараты для ИВЛ?
Важно отметить, что сами аппараты для ИВЛ условно делятся на три категории в зависимости от принципа работы и заболеваний, при которых они используются.
Выделяют следующие категории аппаратов:
- CRAP-аппараты, которые подают воздух под постоянным давлением – аппараты 1-й категории для НИВЛ;
- BIPAP-аппараты, которые повышают давление при вдохе – аппараты 2-й категории для НИВЛ;
- комбинированные ИВЛ-аппараты – аппараты 3-й категории, поддерживающие возможность как инвазивной, так и неинвазивной вентиляции легких.
К первой категории относятся аппараты для лечения синдрома обструктивного апноэ сна (СОАС). При диагнозе СОАС показано использование именно CPAP-терапии (от английского “continuous positive airway pressure” - непрерывное положительное давление в дыхательных путях). В аппаратах НИВЛ для этой терапии доктор самостоятельно выставляет указанное положительное давление, оно является постоянным. То есть от аппарата НИВЛ к пациенту будет поступать воздух с постоянной интенсивностью потока. Кроме того, в новых моделях аппаратов появляются дополнительные функции для облегчения выдоха или возможности установки времени до начала действия терапевтического уровня давления. Такие аппараты укомплектованы увлажнителем и системой обогрева вдыхаемого воздуха. Положительное давление не позволяет стенкам глотки смыкаться, а значит, препятствует апноэ.
Вторая категория аппаратов для НИВЛ отличается тем, что в них можно выставить большее количество параметров (давление вдоха, давление выдоха, чувствительность триггера, соотношение вдоха к выдоху и другие). Они предназначены для пациентов с хронической обструктивной болезнью легких (ХОБЛ), нейромышечными заболеваниями, применяются, в том числе, при дыхательных нарушениях у пациентов с деформациями грудной клетки. Использование НИВЛ в этих случаях ставит цель добиться улучшения газообмена и уменьшения нагрузки, которую испытывает дыхательная мускулатура.
Особое место занимает третья категория аппаратов для ИВЛ – это еще более сложно устроенные, так называемые «комбинированные» аппараты НИВЛ, которые могут быть использованы как для инвазивной, так и для неинвазивной вентиляции. Они обладают большими габаритами и поддерживают различные режимы работы. Учитывая, что контуры (специальные трубки, которые идут от аппарата к маске или трахеостоме) для инвазивной и неинвазивной вентиляции разные, эти аппараты имеют съемную панель для их присоединения.
Таким образом, при лечении острой и хронической дыхательной недостаточности важно учитывать все достоинства и недостатки каждого из возможных вариантов проведения ИВЛ. Польза для пациента всегда должна превышать риск, а грамотный подбор типа респираторной поддержки обеспечит скорейшее выздоровление и нормальную жизнедеятельность.
